2025-03-31 15:01:06
我们有时会说,癌症是人一生中深埋了几年至几十年的种子,这颗种子在人一生过程中会在不同环境的影响下缓慢或快速的生长,直到发芽生根被各种方式发现。一个人的年龄越大,遇到癌症这颗种子发芽的概率总体来说也会越高。随着国内经济发展,国民生活水平提高,居民平均寿命不断拉升的情况下也展现出了以往几十年来不曾出现健康情况。

图1 国人愈加丰富的饮食
所谓富贵病,又称“现代文明病”,是人们进入现代文明社会,生活富裕后,饮食条件改善,但同时运动量量减少,从而产生的非传染性的流行病如:便秘、肥胖、肠道癌、高血脂、动脉粥样硬化、冠心病、糖尿病、脑脑卒中等。在富贵病大军中,常见的结直肠癌、子宫内膜癌就是占有重要席位的两名成员,而这两位经常会与一种遗传病相关联——林奇综合征。
林奇综合征(Lynch Syndrome),又称为遗传性非息肉病性结直肠癌 (hereditary nonpolyposis colorectal cancer, HNPCC),是一种常染色体显性遗传病。最早于1895年,Warthin医生发现他的裁缝一家很多亲人都死于癌症,主要为结直肠癌、胃癌和子宫内膜癌,并对其家族绘制图谱。后于1962年住院医师实习生的Henry Lynch也遇到了相似病史的家族,之后有更多的案例被发现,从而该遗传病的谜团逐渐被揭开。
经过多年的研究,科学家们发现与林奇综合征相关的主要五个基因为MLH1,MSH2,MSH6,PMS2和EPCAM,发生突变的频率分别为15~40%,20~40%,12-35%,5~25%以及<10%,这些都属于错配修复通路(mismatch repair gene, MMR)基因,其中MLH1和MSH2约占80%。当这些基因发生致病突变后,错配修复通路功能缺陷(deficient MisMatch Repair,dMMR),增加癌变风险。对于胚系遗传突变的人群来说,这种缺陷从出生就开始伴随,因而具有这些基因致病突变胚系致遗传的人群往往存在更早的发病情况。

图2 Warthin医生
在结直肠癌中,属于林奇综合征的患者大约占2~3%,而子宫内膜癌患者中约占5%。在《遗传性结直肠癌临床诊治和家系管理中国专家共识》中指出,对于中国结直肠癌林奇综合征的判断标准需符合:
1. 家系中有≥2例组织病理学明确诊断的结直肠癌患者,其中2例为父母与子女或同胞兄弟姐妹的关系( 一级血亲);
2. 在附加条件中显示,符合以下任一条件: ( 1)≥1例为多发性结直肠癌患者( 包括腺瘤) ;( 2)≥1例结直肠癌发病年龄<50岁; ( 3)家系中≥1例患Lynch综合征相关肠外恶性肿瘤( 包括胃癌、子宫内膜癌、小肠癌、输尿管和肾盂癌、卵巢癌和肝胆系统癌)。
满足以上两点的患者罹患林奇综合征的概率较大,应进行相关的基因检测。
相关基因检测主要有以下两类:
1. MMR基因的免疫组化:通过IHC检测MLH1,MSH2,MSH6和PMS2的蛋白水平表达,免疫组织化学提示任一蛋白缺失即为dMMR,如4个MMR蛋白均阳性表达,则称为错配修复功能完整。除了组化方式以外,NGS方法或传统PCR也可判断MMR基因突变情况,但对数据分析和解读有着较高要求。
2. 检测微卫星不稳定性(microsatellite instability,MSI),NGS或传统PCR方法检测几十至数百或几个经典微卫星位点,结果为微卫星高度不稳定(MSI-H)的确定大概率为dMMR患者。
对于经免疫组织化学检测确定的dMMR患者,建议进一步检测蛋白表达缺失基因的胚系突变; 对于经MSI方法确定的dMMR患者,建议行MLH1、MSH2、MSH6、PMS2 和EPCAM这5个基因的胚系突变检测。胚系突变的检测应在个体正常细胞DNA中进行,可以是外周血DNA,也可以是源于其他正常细胞的DNA。
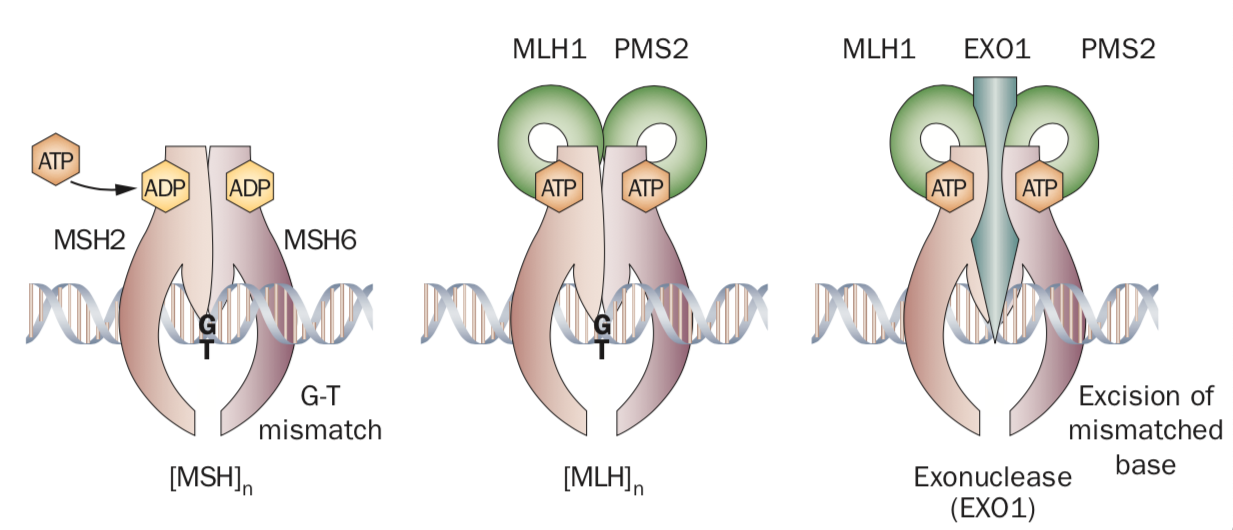
图3 DNA错配修复系统中的重要成员
以上两种检测内容各有优缺点,仍需要结合其他方法排除散发性病例,最终确认是否为具有遗传性林奇综合征。其中在MMR蛋白的组化结果中,部分的MLH1基因缺失是由于启动子区域的甲基化造成,由于该原因造成的MLH1缺失结果判断为dMMR的患者,属于散发性病例,不具备遗传性。
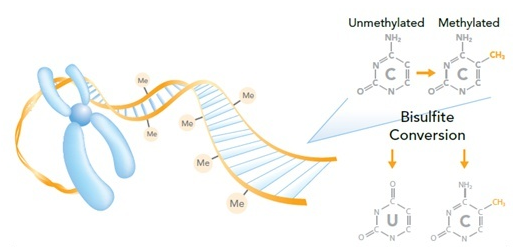
图4 DNA甲基化
DNA甲基化是指在DNA甲基转移酶的作用下,在DNA胞嘧啶(C)的第五位碳原子上加一个甲基基团,使之变为5-甲基胞嘧啶的化学修饰过程,这种修饰反应一般发生在CpG二核苷酸上。CpG二核苷酸在基因组中常成串出现,常分布在基因的启动子区。MLH1启动子区域甲基化会导致基因的沉默,从而蛋白缺陷。
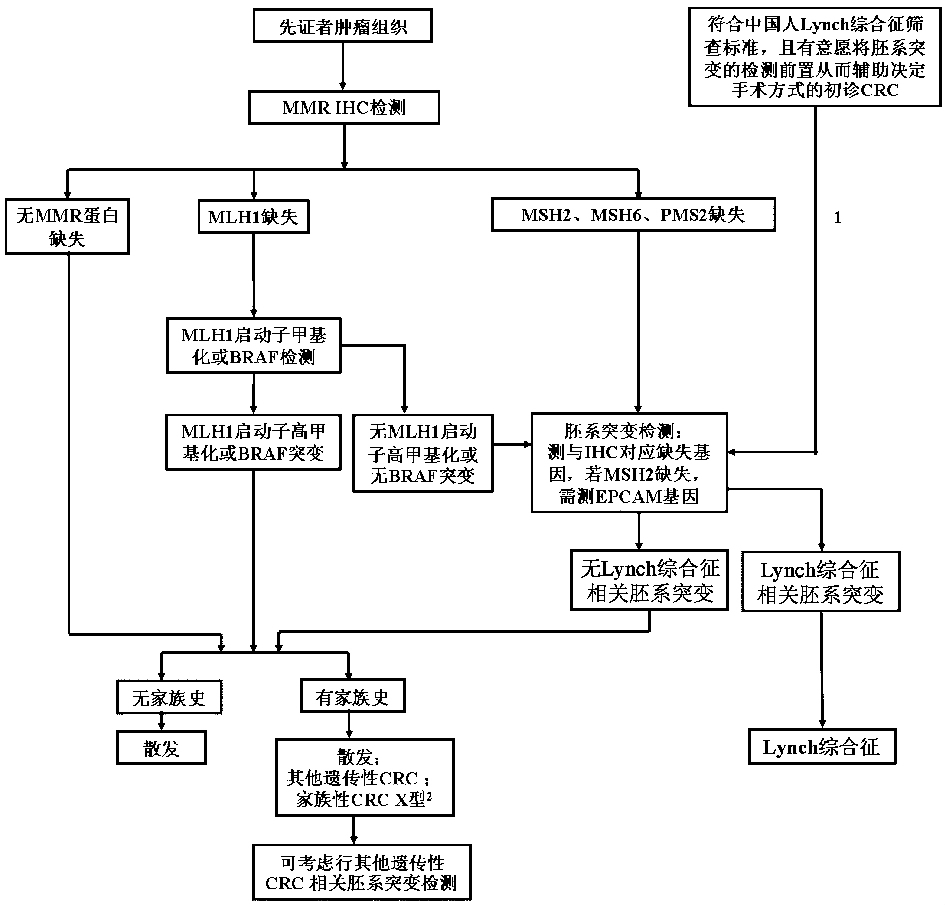
图5 结直肠癌MMR组化筛查Lynch综合征流程
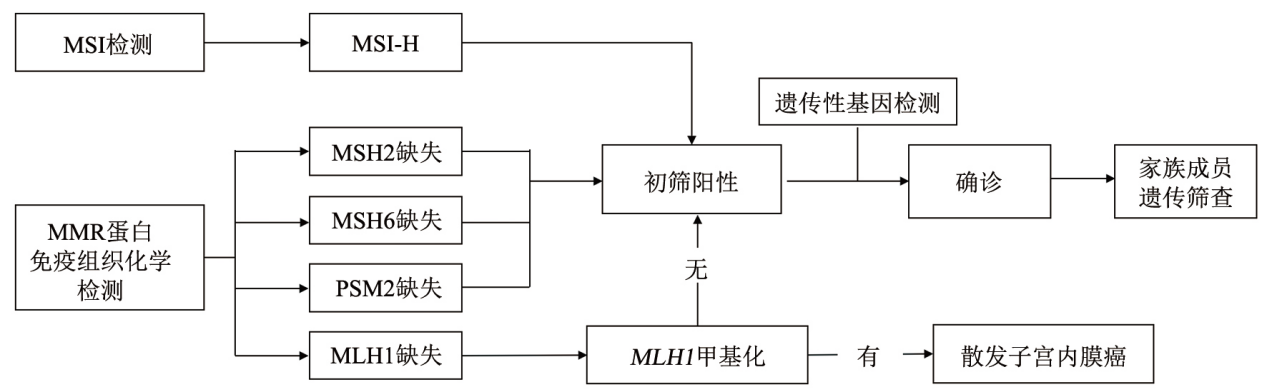
图6 MMR/MSI状态检测指导子宫内膜癌林奇综合征筛查
实际上,完整的林奇综合征检测还包含胚系检测,但临床上往往选择最为方便且技术门槛较低的免疫组化,检出任一一个蛋白缺失则会判断为dMMR,结合患者家族肿瘤史判断是否为林奇综合征。然而MLH1基因启动子区域发生甲基化同样会导致基因沉默,从而蛋白缺失,这种本应判断为散发性的病例易被误诊具有遗传性,为患者及其亲属带去不必要的烦恼。其中约有50%的MLH1蛋白缺失是由甲基化造成,放在国内庞大的人口基数下,临床上造成错误判断的数量也不容小觑。
那么医院或检测机构应严格参照共识或指南,在患者经济允许的条件下,充分按照流程进行检测。结合免疫组化、PCR和NGS等技术,确认患者的病发原因,明确是胚系突变还是体系突变,然而现实情况与理想流程存在着不小差异。因甲基化检测需要进行预处理,与其他检测方法有所不同,检测机构检测MMR基因通常采用免疫组化或NGS方法,为了控制成本和实验流程,通常会将MLH1基因甲基化检测忽略,这也是为什么明知该内容检测存在缺陷却会对这部分舍弃的主要原因。
目前市面上已有的MLH1甲基化检测产品中,主要采用的较为传统的PCR方法,包含了Sanger,qPCR,ddPCR等测序手段,虽各方法原理有所差异并且检测灵敏度不同,但至少都极大程度上避免了漏检的风险,应当结合其他方法综合判断林奇综合征。




